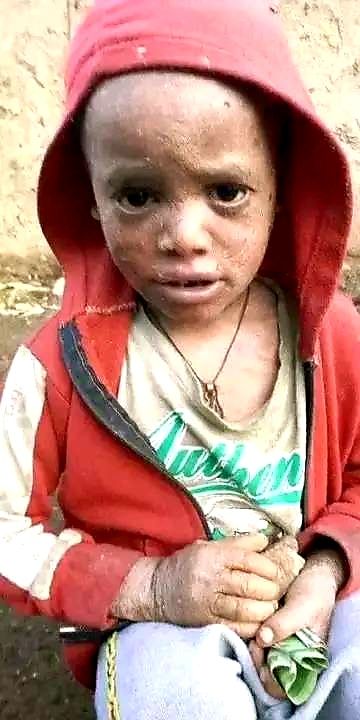
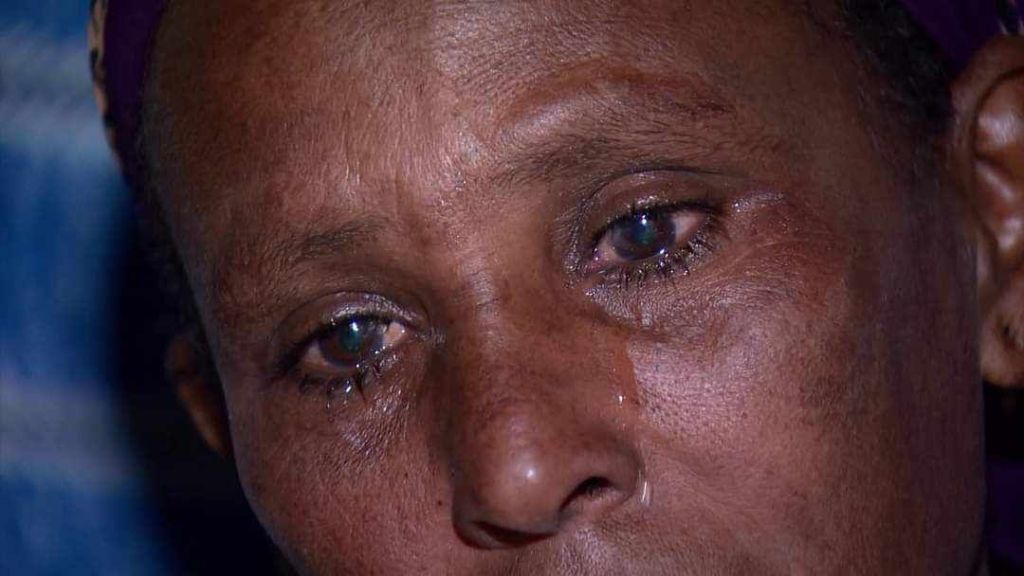
Die Einleitung zu meinem Text über die aktuelle Hungersnot in Äthiopien beginnt sehr makaber.
„Was ist klein, dünn und läuft mit 100 km/h durch die Wüste? Ein Äthiopier der ’ne Essensmarke gefunden hat.“
„Wie bekommt man 100 Äthiopier in eine Telefonzelle? Man schmeißt ’nen Brotkrumen hinein.“
Solche oder ähnliche Witze haben bestimmt viele in den 80er Jahren gehört – ich auch.
Nun, in meiner Jugend wusste ich nicht all zu viel über Äthiopien. Ein Land im Nordosten von Afrika und das es 1984/85 eine Hungersnot gab, bei der Hunderttausende Menschen starben.

Eine kleine Einordnung über Äthiopien:
Bis 1974 hieß dieses Land Abessinien und zählt zu den ältesten Staaten der Welt. Abessinien entstand bereits 1000 vor Chr. und zählt somit auch heute noch zu dem einzigsten durchgehendsten und unabhängigen Staaten auf dem afrikanischen Kontinent.

Nun sind wir im 21 Jahrhundert angekommen und man denkt bei Äthiopien automatisch an Krieg. Auch diesen gibt es immer noch – auch wenn er offiziell als beendet gilt.
Durch eine katastrophale Innenpolitik hat dieses Land kaum eine Stabilität. Welche sich Milizen, Regierung und Rebellen zu nutze machen, denn mindestens 400 Menschen sind in den vergangenen Monaten in den äthiopischen Provinzen Tigray und Amhara verhungert. Dies gaben Mitarbeiter einer internationalen Hilfsorganisationen vor Tagen bekannt. Jene internationale NGO berichtet bereits seit Monaten von einer drohenden Hungersnot. Die Regierung unter Premierminister Abiy Ahmed wies diese Berichte als „völlig falsch“ zurück.
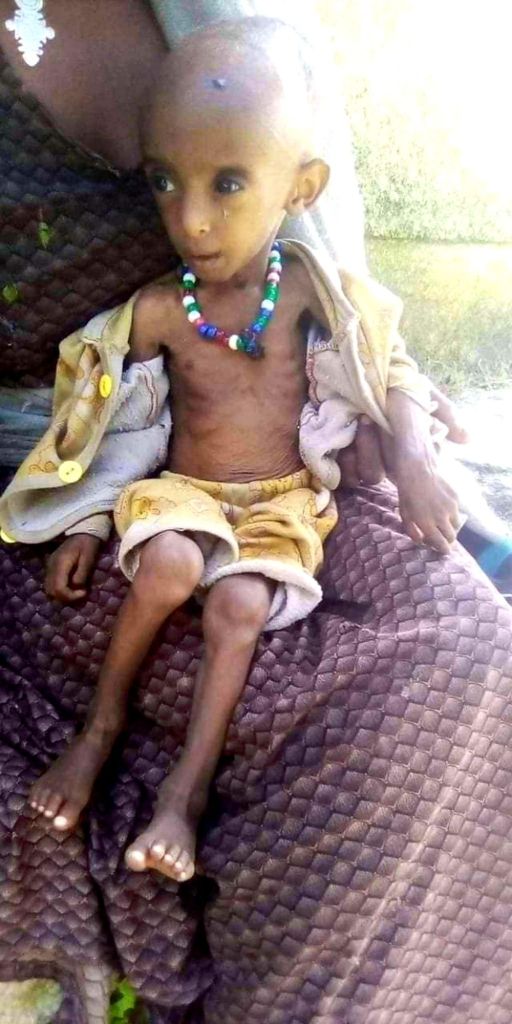
Die von einer aktuellen Dürre geplagten und unter dem verheerenden Bürgerkrieg leideten Provinzen, der vor 14 Monaten offiziell beendet wurde, sind in den vergangenen sechs Monaten 351 Menschen in der Provinz Tigray und 44 weitere in der Provinz Amhara an Hunger gestorben.
Am 6. Februar gab es eine Meldung von einer NGO, in der die Rede von 860 verhungerten Personen ist. Auch erhalte nur ein kleiner Teil der Bedürftigen Menschen in der Provinz Tigray Nahrungsmittelhilfe.
Makaber ist, dass jener NGO zig Tonnen der Getreidelieferung gestohlen wurde.
Laut der Tigray Food Cluster, einem Zusammenschluss von verschiedenen Hilfsorganisationen unter dem gemeinsamen Vorsitz des WFP (Welternährungsprogramm) der Vereinten Nationen und äthiopischer Behörden, hätten lediglich 14% der 3,2 Millionen Bedürftigen Menschen in der Provinz Tigray in den ersten 21 Tagen des vergangenen Monat Nahrungsmitteln bekommen. Einige Menschen in der Provinz hätten seit über einem Jahr keine Nahrungsmittelhilfe mehr erhalten.
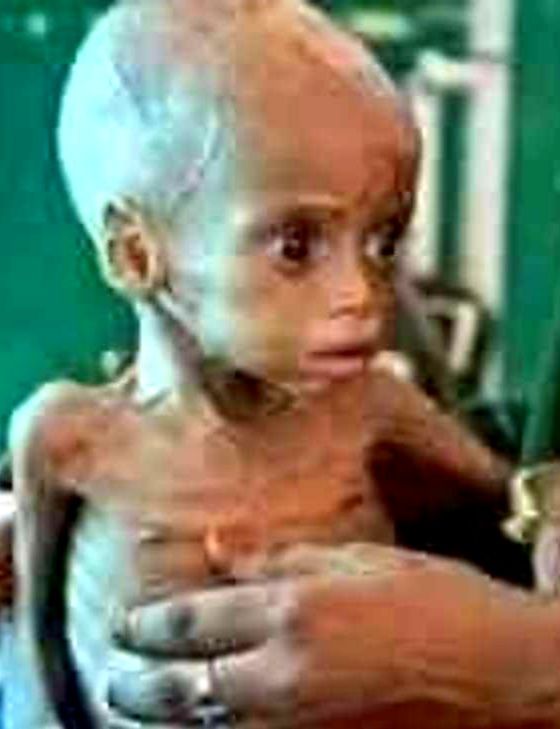
Nach dem Memo des World Food Program werden die humanitären Organisationen gebeten, ihre Maßnahmen sofort zu verstärken. In dem Memo wird auch ausdrücklich davor gewarnt, dass, wenn jetzt nicht schnell gehandelt wird, es in der nächsten Zeit zu einer schweren Ernährungsunsicherheit und Unterernährung kommen wird, wobei es sich am meisten um gefährdetet Kinder und Frauen handelt wird.
Die aktuelle Misere wäre nicht so weit gekommen, wenn die UN und die USA nicht ihre Nahrungsmittelhilfe für die Provinz Tigray im März des vergangenen Jahres ausgesetzt hatten, nachdem sie einen massiven Diebstahl von humanitärem Getreide aufgedeckt hatten. Die Aussetzung wurde im Juni 2023 auf den Rest Äthiopiens ausgeweitet. Die UN geht davon aus, dass es sich bei dem Getreide um den bisher größten Diebstahl von Getreide handelt. Die Geberländer und NGO’s haben äthiopische Regierungsbeamte und das Militär für den Betrug verantwortlich gemacht.
Die Vereinten Nationen und die USA hoben den Stopp im Dezember auf, nachdem sie Reformen zur Eindämmung des Diebstahls eingeführt hatten, aber die Behörden von Tigray behaupten, dass die Nahrungsmittel nicht zu den Bedürftigen gelangen.
Mitarbeiter von Hilfsorganisationen berichteten der Nachrichtenagentur AP, dass das neue System, das unter anderem die Anbringung von GPS-Trackern an Lebensmittel-LKWs und die Anbringung von QR-Codes auf Rationskarten vorsieht, durch technische Probleme behindert wird.
Erschwerend kommt noch hinzu, dass die Hilfsorganisationen vor Ort mit Geldmangel zu kämpfen haben.

Rund 20,1 Millionen Menschen in ganz Äthiopien sind aufgrund von Dürre, Konflikten und einer maroden Wirtschaft auf humanitäre Hilfe angewiesen. Die Unterbrechung der Hilfe hat die Hungersnot noch weiter verschärft.
Das WFP hat bereits vor einem Jahr gewarnt, dass in Nord-, Süd- und Südostäthiopien bis Anfang 2024 mit einer Hungersnot oder noch schlimmeren Zuständen zu rechnen ist.

In der Provinz Amhara, die an Tigray grenzt, behindert zudem eine im August 2023 ausgebrochene Rebellion, was natürlich die Bewegungsfreiheit der NGO’s bei der Verteilung von Hilfsgüter erschwert, während mehrere Provinzen Äthiopiens von einer mehrjährigen Dürre heimgesucht werden.

Noch ein paar Fakten zu der aktuellen dramatischen Lage
Aus einem UNICEF Schreiben, welches die Leitung des Ethiopia Nutrition Cluster hat, geht hervor, dass die Unterernährungsraten bei Kindern in Teilen der äthiopischen Provinzen Afar, Amhara und Oromia zwischen 15,9 % und 47 % liegt. In der Provinz Tigray liegt die Rate bei 26,5 %.
Die Provinz Tigray, in der 5,5 Millionen Menschen leben, war das Zentrum eines verheerenden zweijährigen Bürgerkriegs, der Hunderttausende von Menschen tötete und auf die Nachbarregionen übergriff. Ein UN-Gremium warf der äthiopischen Regierung vor, sie habe während des Konflikts, der im November 2022 mit einem Friedensabkommen beendet wurde, „Hunger als Methode der Kriegsführung“ eingesetzt und die Nahrungsmittelhilfe für Tigray eingeschränkt.

Aus einem Papier einer NGO geht hervor, dass die anhaltende Unsicherheit in Äthiopien dazu führt, dass nur 49 % der landwirtschaftlichen Flächen in der Provinz Tigray während der Hauptanbausaison im vergangenen Jahr bepflanzt wurden. Wegen der Dürre wurden in diesen Gebieten nur 37 % der erwarteten Gesamtmenge angebaut. In einigen Gebieten lag der Anteil sogar nur bei 2 %. Die Provinz Tigray hat eine Fläche von 50.079 km². Diese ist fast die Fläche von Nordrhein-Westfalen und Rheinland-Pfalz zusammen.
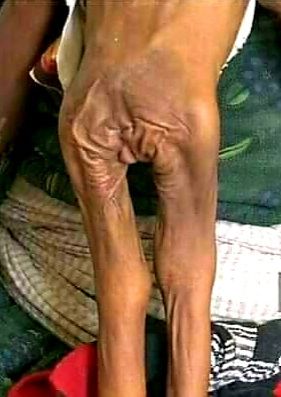
UNICEF, wie auch verschiedenen NGO’s warnten bereits vor einem Jahr davon, dass sich die katastrophale Lage der Hungersnot von 1984/85 wiederholt.
Die äthiopische Zentralregierung bestreitet jedoch vehement, dass es eine große Hungerkrise gibt. Als der Gouverneur der Provinz Tigray, Getachew Reda, im vergangenen Monat Alarm wegen einer drohenden Massenverhungerung schlug, wies ein Sprecher der Regierung die Berichte als „ungenau“ zurück und beschuldigte ihn, „die Krise zu politisieren“.
Naike Juchem, 7. Februar 2024
Anm.: Die Fotos wurden mir privat zugeschickt, und aus Gründen des Anstands werde ich nicht alle Fotos veröffentlichen.